Что такое стенокардия. Группы риска, симптомы, лечение

— Доктор, у меня меняется цвет лица и будто камень давит на грудь. Это грудная жаба?
— Нет такого заболевания — грудная жаба. Есть диагноз стенокардия. Это опасное состояние, которое может привести к инфаркту. Беседуем об этом заболевании с врачом высшей категории, кардиологом, к.м.н. Константином Ивановым.
Симптомы стенокардии
- Дискомфорт в грудной клетке, который может ощущаться как жжение, давление, распирание или сжатие.
- Затруднение дыхания с удушьем и одышкой при нагрузках.
- Боль за грудиной с иррадиацией, то есть отдачей в левую руку, под лопатку, в плечо, спину, нижнюю челюсть и даже эпигастральную область.
- Возможны и другие проявления ишемии миокарда в виде головокружения, усталости, потливости и тошноты.
— Это классические триады, при которых неприятные ощущения и боль могут быть относительно продолжительны. Но принципиально важно, что боли бывают совершенно разные. И это существенная проблема, поскольку видов стенокардии несколько — стабильная и нестабильная стенокардия, острый коронарный синдром, инфаркт миокарда, а также микрососудистая стенокардия — кардиальный синдром X, о котором мало кто говорит, — врач высшей категории, кардиолог, к. м. н. Константин Иванов.
Дело в том, что кардиальный синдром Х может протекать и атипично, совсем бессимптомно, особенно при таких сопутствующих заболеваниях, как сахарный диабет или нарушение углеводного обмена.
Причины стенокардии
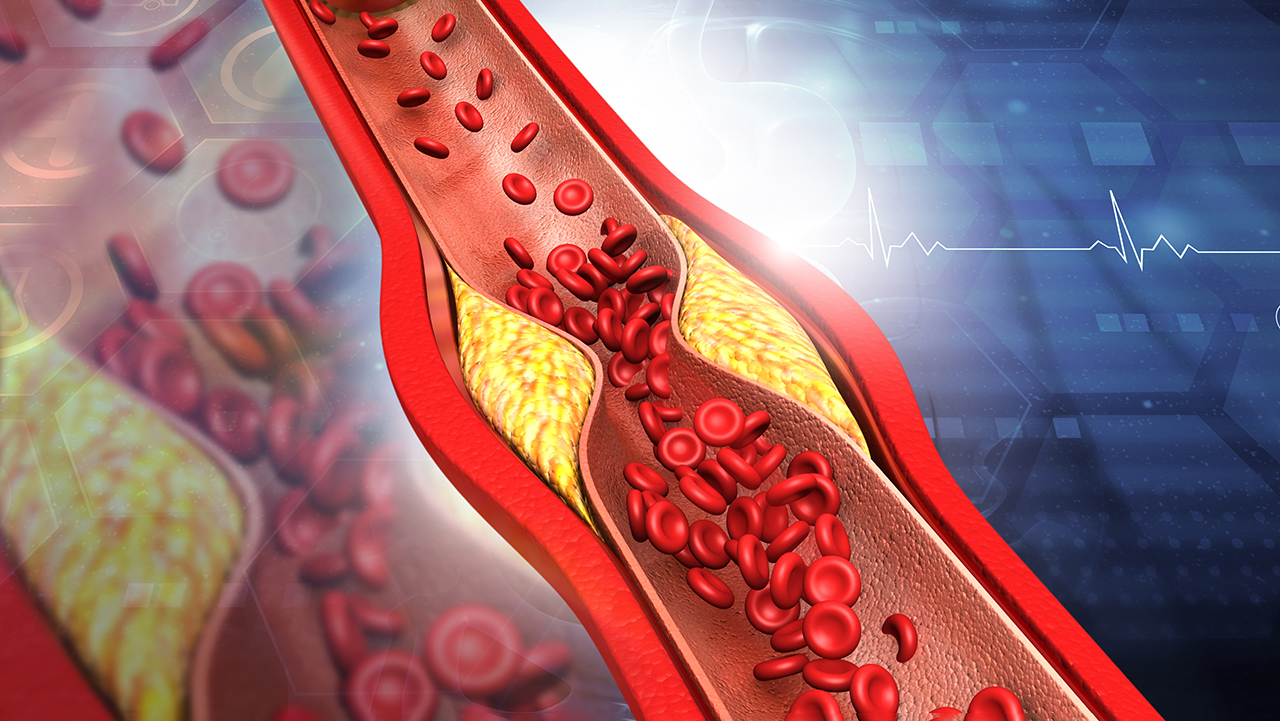
В зависимости от вида стенокардии отличаются и причины, ее вызвавшие. Так, классическая стенокардия — это последствие закупорки коронарной артерии, что решается посредством транслюминальной баллонной ангиопластики, стентирования или аортокоронарного шунтирования. Но есть те виды стенокардии, которые не требуют хирургического вмешательства, но нуждаются в новом подходе к диагностике, будь то когерентная магнитно-резонансная томография или оценка фракционного резерва кровотока.
Основные причины стенокардии:
- атеросклероз коронарных артерий;
- тромбоз — закупорка сосуда эмболом (тромбом), возникшая вследствие разрыва атеросклеротической бляшки;
- спазм сосудов.
В редких случаях:
- коронарные васкулиты;
- бактериальный эндокардит;
- врожденная аномалия отхождения коронарных артерий;
- болезнь Кавасаки;
- болезнь Марфана;
- синдром Элерса — Данлоса ("гиперэластичность кожи") с расслоением корня аорты;
- передозировка сосудосуживающих средств.
Группы риска

К неконтролируемым факторам риска относятся мужской пол, возраст старше 50 лет и отягощенный сердечно-сосудистыми заболеваниями семейный анамнез.
А также:
- гиподинамия;
- повышенный вес;
- стресс;
- сахарный диабет;
- нарушение углеводного обмена;
- курение;
- алкоголь.
У женщин риск развития атеросклероза и стенокардии возрастает с наступлением менопаузы.
— А есть еще и такие непростые случаи как атеросклероз, метаболический синдром и микрососудистая вазоспастическая стенокардия, которая нередко возникает у женщин под влиянием стресса, — Константин Иванов.
Что делать при приступе стенокардии

- Вызвать скорую помощь.
- Исключить факторы стресса и физическую нагрузку.
— Нитроглицерин под язык — не панацея. Во-первых, это чревато привыканием, во-вторых, существует риск резкого падения артериального давления. Если у вас выраженные загрудинные боли — надо вызывать скорую помощь, в моменте смотреть ЭКГ и принимать решение в течение первого часа, — Константин Иванов.
Невралгия или стенокардия?
Многие принимают болевые ощущения стенокардии за невротические боли, списывая их на невралгию и остеохондроз. Но кардиологи не согласны с таким подходом.
— Невралгия, остеохондроз — этих понятий в большой медицине на самом деле больше нет. (Читайте на «Докторе» материал «Мнимые диагнозы»). Просто очень удобно в ряде случаев применять подобную терминологию. Но опираясь на них, есть риск пропустить вазоспастичесую форму или микрососудистую стенокардию. У человека боли и постоянная тревога. И здесь крайне важные задачи — поставить точный диагноза, снять тревожность, подобрать адекватную терапию, — Константин Иванов.
Как исключить или подтвердить стенокардию

Прежде всего, нельзя боль терпеть и необходимо обратиться к врачу. Для того чтобы диагностировать наличие либо отсутствие стенокардии, нужно пройти ряд лабораторных и аппаратных обследований. Но первичную важность имеет сбор анамнеза.
Обследования:
- стресс-эхокардиография — ультразвуковое исследование работы сердца по протоколу покой-нагрузка;
- сцинтиграфия;
- радиоизотопное исследование миокарда по протоколу покой-нагрузка;
- КТ-ангиографии или, в сложных случаях, позитронно-эмиссионная томография с рубидием.
При наличии кардиостимуляторов КТ не имеет противопоказаний. А что касается МРТ — важно знать МР-совместимый ли прибор установлен, это написано в паспорте ЭКС кардиостимулятора.
Важно: безопасных доз алкоголя нет. А после перенесенных инфарктов и при других сердечно-сосудистых состояниях прием алкоголя категорически запрещен.