Халюс вальгус: причины появления, способы лечения и меры профилактики

Как убрать косточку на ноге? Что приводит к ее развитию? Почему она болит? Какая мазь помогает от косточки на большом пальце и помогает ли? Нужны ли ортезы или придется делать операцию? На эти вопросы телеканалу «Доктор» ответил врач-травматолог, ортопед, к.м.н. Муса Майсигов.
Что такое халюс вальгус и почему возникает
Шишка на большом правом пальце ноги по-научному называется халюс вальгус и встречается примерно у 60% взрослых. Причем у женщин Hallux valgus встречается в два раза чаще чаще, чем у мужчин.
Причины возникновения косточки на пальце
— Женщины более склонны к дисплазиям соединительной ткани, так как у них присутствуют дополнительные факторы риска: обувь на каблуке с узким мысом, определенные гормональные изменения в жизни, в том числе беременность, когда перед родами происходит выброс гормонов, делающих связочные структуры более подвижными, а также естественный набор веса, связанный с беременностью,— Муса Майсигов.
Также большую роль играет наследственность. Предрасположенность к халюс вальгус передается генетически. Если в роду есть дисплазия соединительной ткани, то есть патологическая особенность связок избыточно растягиваться, то даже правильная обувь не исключит полностью риск образования вальгусной «косточки».
Чем опасна вальгусная деформация пальца стопы

Растущая косточка на ноге доставляет много неудобства — стопа выглядит некрасиво, а обувь подобрать трудно. Кроме того
халюс вальгус может способствовать:
- нарушению ходьбы;
- появлению болей;
- слабости связок;
- развитию поперечного плоскостопия;
- появлению травм из-за неустойчивости;
- формированию артроза первого плюснефалангового сустава — разрушению хряща;
- появлению костных экзостозов (разрастаний);
- уменьшению подвижности и болевые ощущения;
- увеличению размера стопы за счет уплощения ее продольного свода.
Три стадии вальгусной деформации
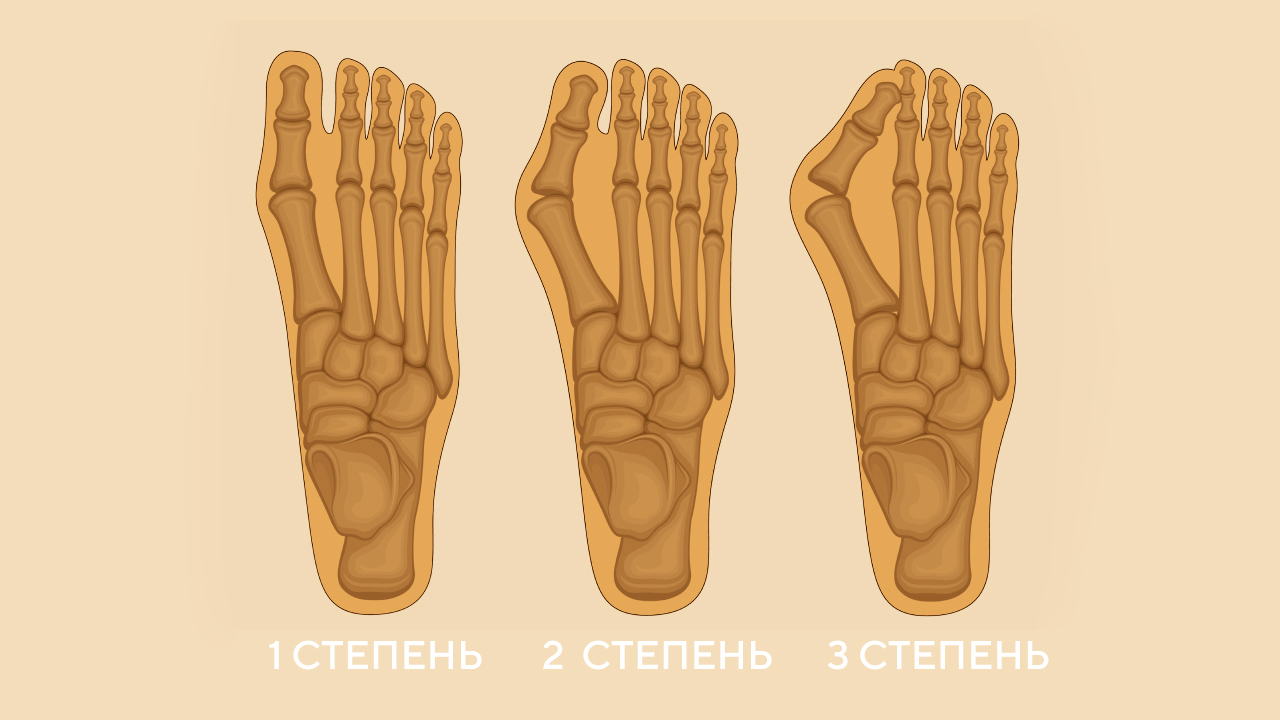
I степень. Рентгенографически угол свода 130-140 °, а высота 25 мм. При первой степени человек, как правило, не чувствует дискомфорта или болей.
II степень. Угол деформации увеличивается до 141-155 °, а свод опускается до 17 миллиметров. Характеризуется появлением боли при нагрузках, обувь становится тесной.
III степень. Свод опускается ниже 17 миллиметров, а угол возрастает до 155 °. Человек начинает испытывать уже постоянные боли — не только в суставах, но и мышцах, спине. Утрачивает возможность передвигаться на дальние расстояния и вынужден подбирать обувь большего размера и более широкую.
Как отличить халюс вальгус от подагры
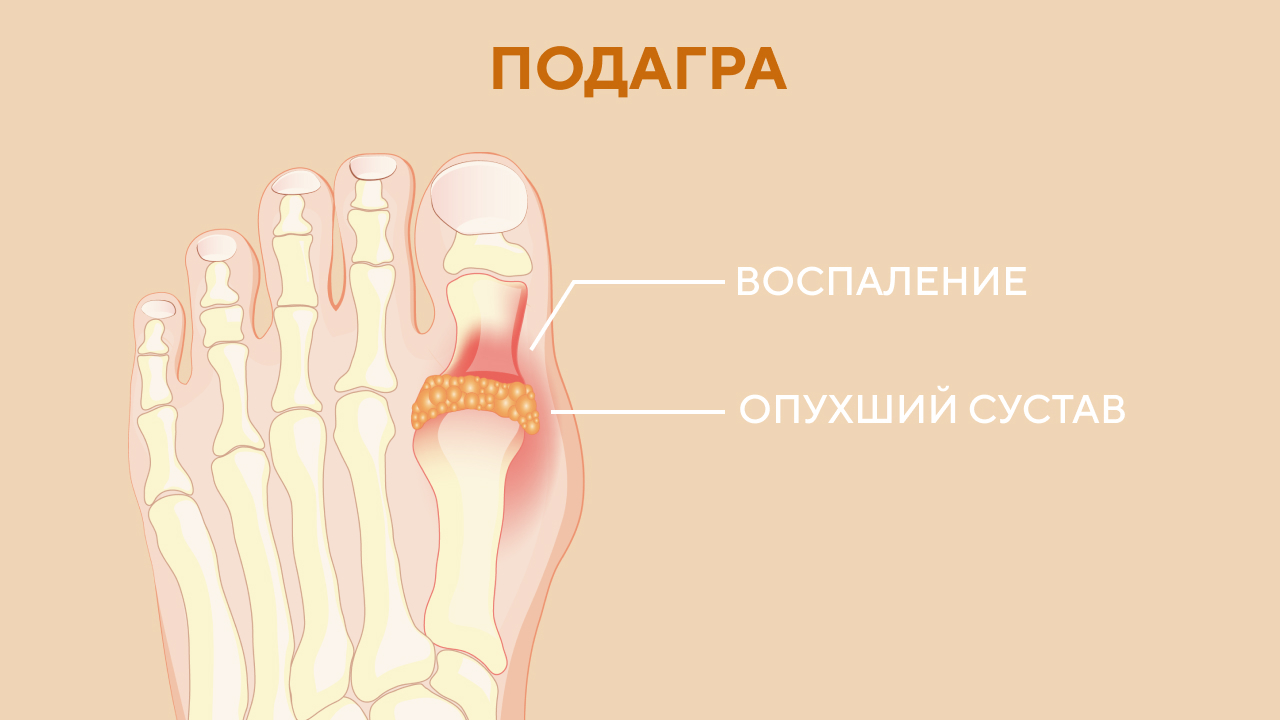
Иногда, в запущенных случаях и при сильных болевых ощущениях косточка на ноге называют подагрой. Но это неправильно.
— Подагра — заболевание не пальца, не стопы, это проблема обмена веществ в организме, при котором нарушается утилизация белка. В итоге мы в большом количестве получаем вместо нужных нам аминокислот избыточное количество мочевой кислоты, которая в виде кристаллов откладывается в разных органах и системах, и чаще всего это суставы, суставные поверхности, такая синовиальная внутренняя выстилка суставов. И почему-то часто — именно там, где вальгусная шишка на стопе, то есть первый плюсне-фаланговый сустав. Но при этом палец может и не выгибаться в сторону.
Главное же отличие в том, что подагра — это приступообразное заболевание, которое протекает в острой форме и с такими болями, что прикоснуться невозможно. Халюс вальгус же, сама косточка — это даже не нарост какой-то костный чаще всего, а именно наклонившийся сустав, вставший домиком. Подагра — это приступ, она проходит примерно за неделю, а косточка остается, — Муса Майсигов.
В тяжелых запущенных случаях большой палец подползает под второй, а другие пальцы молоткообразно поджимаются. В редких случаях молоткообразный поджим может наблюдаться и на других пальцах без изменения структуры большого. Такой вид деформации пальцев встречается, как правило, в комплексе с халюс вальгусом, поскольку это звенья одной цепи расползания стопы. В этом случае тоже надо уменьшить нагрузку на пальцы, носить удобную обувь и не доводить до образования мозолей и натертостей. А если мозоль образовалась, не пытаться ее самостоятельно срезать, так как можно занести инфекцию в сустав. Можно размягчить нарост специальными пластырями или сходить на медицинский педикюр или к врачу-подологу.
Профилактика косточки на ноге
Правильная обувь
100% результат не гарантирован, особенно, если в вашем случае существует наследственный фактор, но не делать совсем ничего — тоже плохо. Подбирайте удобную обувь, которая снизит нагрузку на суставы и заставит мышцы работать. Идеальный вариант — открытые сандалии. А как же кроссовки, спросите вы. А вот так! По сути, любую закрытую обувь подходящего размера, в итоге можно смело назвать тесной. Это подтверждает простой эксперимент.
Если взять лист бумаги, встать на него босой ногой и обвести ее контур, а потом положить стельку из самой удобной и любимой вашей обуви, стелька окажется внутри абриса вашей стопы.
Гимнастика
Эти упражнения помогут поддержать продольный свод стопы
- Собирание пальцами ног небольших предметов: карандашей, носового платка и любых других некрупных предметов — эти упражнения помогут не только при халюс вальгус, но и в целях профилактики плоскостопия.
- Катание стопой обычной бутылки по полу — столь же универсально.
- Модификация ходьбы — показана конкретно при вальгусном пальце.
— Делается это так: встать на обе ноги с упором на внешний отдел стопы. А подушечку первого пальца при этом, не меняя всего остального, напротив, стараясь прижать к полу. И так нужно походить по комнате, вырабатывая новую для себя походку. Это очень хорошее упражнение, оно позволяет вернуть определенный баланс мышцам, которые удерживают стопу в правильном положении без плоскостопия. Потому что одно из базовых изменений при росте косточки, появлении халюс вальгус — плоскостопие, — Муса Майсигов.
Еще для одного эффективного упражнения понадобится простая канцелярская резинка. Для его выполнения нужно встать на две ноги, растопырить их пальцы, натянуть резинку на большие пальцы двух ног с небольшим натяжением. И дальше вставать на носочки с максимальным отведением этих пальцев за счет резинки. Так надо простоять секунд 15 - 20, после принять положение с упором на внешний отдел стопы, максимально растягивая резинку, затем перекатить стопу, сделав упор на внутренний отдел стопы, а потом встать на пяточку. Натягивая резинку, в каждом положении надо пробыть в среднем по 15 секунд, то есть все упражнение занимает около 1 минуты времени. Сделать за раз нужно пять подходов. А само упражнение выполнять хотя бы раз в день, но желательно чаще.
Стельки, ортезы, тейпирование

— Еще есть специальные стельки и разнообразные ортезы. Но в последнее время все чаще мы применяем для предотвращения смещения сустава большого пальца ноги такой хорошо зарекомендовавший себя метод, как тейпирование. Это альтернатива ортезу, при котором тейпы крепятся на стопе в нужном направлении, удерживая палец. Это позволяет значительно замедлить развитие патологии вальгусной косточки. Важно, что эти приспособления не доставляют дискомфорта и позволяют свободно ходить, — врач-травматолог, ортопед, к.м.н. Муса Майсигов
Медикаментозная терапия вальгусной косточки: мази и физиотерапия
Возможна терапия противовоспалительными мазями и компрессами, но самолечением заниматься нельзя, только по назначению и под контролем динамики терапии врачом. При этом доктор обязательно даст рекомендацию — не втирать и не надавливать на больное место. И к мази пропишет еще и обезболивающие и противовоспалительные таблетки. Но большинством из них тоже увлекаться не стоит, пить только по схеме, данной доктором и не дольше разрешенного срока. Есть, например, очнень сильные препараты, прием которых более 7 суток может привести к негативным для здоровья последствиям.
Но, скорее всего в начале, если это возможно, врач пропишет курс физиолечения. К примеру — магнитолазер или электрофорез с гидрокортизоном.
Когда нужна операция
Если косточка все больше и больше изгибается, человек страдает физически от болей и невозможности нормально ходить, и психологически от неэстетичности проблемы и ухудшения уровня жизни, а консервативные методы на этой стадии уже не дадут должного эффекта, встает вопрос об операции.
Решение об этом человек принимает сам после консультации с хирургом. Если дело в основном в устранении косметического дефекта, то операция может быть очень щадящей, малоинвазивной и проводиться через небольшой прокол эндоскопическим методом, восстановление не занимает много время. Но если приходится исправлять уже сильно запущенный случай, то это уже сложная операция с последующим длительным периодом реабилитации, вплоть до нескольких месяцев.
— Все решаемо. Методики давно отработаны. Единственное, если человек испытывает дискомфорт и задумывается об операции, то не стоит затягивать, чтобы успеть провести более легкую операцию. А по большому счету, надо стараться до этого не доводить степень проблемы, и при первых симптомах обратиться к профильному врачу и выработать методы профилактики, — врач-травматолог, ортопед, к.м.н. Муса Майсигов.